Contribution :
Oxygène médical en période de pandémie de la COVID 19 : quelle coordination entre la gestion intra-hospitalière et celle extra-hospitalière ?
Par le (*) Professeur Boudjella Mohamed El Amine
Chef du service de médecine interne de l’ EPH Bologhine Ibn Ziri – Alger
Il est évident que l’un des sujets qui aura marqué les actualités du pays durant cet été 2021 reste l’ensemble des problèmes généré par l’augmentation vertigineuse de la demande de l’oxygène médical, elle-même en rapport avec un élévation significative, au cours de cette 3ème vague, des besoins des patients atteints d’insuffisances respiratoires aigues secondaires à l’infection COVID 19. Il s’agit d’un sujet à plusieurs facettes, à savoir médicale, technique, organisationnelle et économique, et dont il faudra toutes en tenir compte pour tenter d’expliquer les raisons d’une telle tension sur ce traitement, et d’autre part de leur proposer des solutions afin d’en réduire l’impact sur la prise en charge des malades.
Pour bien comprendre les raisons de cette augmentation, il parait intéressant de comparer les données statistiques de 3 périodes portant sur l’utilisation de ce gaz médical, en choisissant comme modèle un hôpital à 248 lits, comportant un pavillon des urgences à 10 lits, un service de réanimation à 8 lits, un service de gynécologie-obstétrique à 50 lits, un service de médecine interne à 60 lits, un service de chirurgie générale à 60 lits, un service d’endocrinologie et un service de pédiatrie tous les deux à 30 lits. Dans cet hôpital, 100 parmi les 248 lits ont été réservés pour la prise en charge des patients présentant une infection COVID 19. Les 3 périodes choisies étant les suivantes :
– Celle avant l’apparition de la pandémie dont l’évaluation sera faite sur la base d’une estimation.
– Les 2 autres sont la période ayant précédé la 3ème vague et la 3ème vague elle-même, et dont les données ont été établies à partir d’une expérience rapportant les variations des besoins en oxygène dans une unité COVID de 28 lits.
Avant la pandémie COVID 19, ce gaz vital, dont l’unité d’utilisation chez le malade est quantifié en litre/ minute, était essentiellement utilisé dans les pavillons d’urgences, les services de réanimation et lors de tous les actes réalisées sous sédation ou sous anesthésie générale avec intubation (intervention chirurgicale, endoscopie digestive, endoscopie bronchique…). Ainsi, dans un hôpital à 248 lits, le nombre journalier moyen de patients utilisant de l’oxygène était estimé en moyenne à une trentaine (6 à 9 interventions de chirurgie générale, 4 à 5 interventions de chirurgie gynécologique, 6 à 7 césariennes, 4 à 10 urgences médicales, 4 à 5 endoscopies sous sédation, 4 à 5 malades hospitalisés en réanimation et 4 à 5 malades pour raisons diverses). Il est important de préciser que l’oxygène était utilisé durant des périodes limités dans le temps (30 minutes à 4 – 5 heures) pour la majorité d’entre eux, avec des débits peu importants dépassant rarement les 10 litres/minutes.
Pour expliquer l’augmentation des besoins durant cette 3ème vague, il est important de rappeler un certain nombre de principes physico-chimiques :
– Il existe 2 formes d’oxygène : l’oxygène liquide et l’oxygène gazeux qui représente la forme utilisée chez les patients.
– 1 litre d’oxygène liquide produit, après évaporation, prés de 840 litres d’oxygène gazeux.
– Les hôpitaux sont essentiellement alimentés en oxygène liquide qui est placé dans des cuves dont la capacité moyenne est de 4000 litres. Cette oxygène liquide, caractérisé, en raison de son mélange à de l’azote liquide, par une très basse température (-180 degrés), est transformé ,grâce à un évaporateur, sous forme gazeuse lors dans son passage dans un serpentin, lui-même doté d’un système d’irrigation qui permet d’augmenter la température de la forme liquide pour permettre cette transformation.
– Transformé en gaz, il va circuler à l’intérieur d’une installation faite d’une tuyauterie alimentant différents étages et différents services hospitaliers.
– Chaque service est doté d’un régulateur qui permet de mesurer le niveau de pression de l’oxygène qui arrive par les tuyaux, et dont la pression recommandée est de 4 Barr.
– Une fois sorti du régulateur, l’oxygène parvient aux patients à l’aide de débitmètres composés d’un récipient cylindrique contenant de l’eau permettant d’humidifier l’air, lui-même fermé hermétiquement à l’aide d’un couvert. Ce débitmètre comporte un système permettant de régler le débit en fonction des besoins du malade et est relié à une source d’oxygène murale grâce à un dispositif spécifique intégré. Ce débitmètre est également doté d’un petit canal au niveau duquel on insère un tuyau de petit diamètre, suffisamment long pour conduire l’oxygène au niveau du masque utilisé par le patient.
La rentabilisation optimale de l’oxygène liquide, évaporé au niveau du serpentin, et son arrivée dans les meilleures conditions aux patients souffrant d’une détresse respiratoire en rapport avec une infection COVID 19 nécessite:
1- Une cuve opérationnelle et correctement alimentée en oxygène afin de maintenir une pression efficace permettant d’assurer les débits d’oxygène prescrits par les soignants.
2- Un serpentin intact et correctement irrigué afin de permettre l’évaporation de l’oxygène liquide, dans les meilleures conditions, et sa circulation dans la tuyauterie. En effet, un défaut d’irrigation est à l’origine de la formation de couches de glace autour du serpentin, ce qui est susceptible de ralentir considérablement la progression de l’oxygène gazeux, issu du processus d’évaporation, au niveau du réseau de la tuyauterie.
3- Un réseau de tuyauterie étanche, ne comportant pas de fuite.
4- Un régulateur de pression fonctionnel afin de donner des indications permettant d’adapter la stratégie de prise en charge des patients en fonction du niveau de la pression.
5- Des sources murales, placées au niveau des chambres, intactes et censées répercuter intégralement le niveau de pression indiqué par le régulateur.
6- Des débitmètres opérationnels, ne comportant pas de fuites, et permettant d’assurer les débits d’oxygène dont les patients ont besoin.
7- l’optimisation de ce processus d’oxygénation, toujours effectué à partir d’une source d’oxygène à haute pression peut se faire, si cela s’avère nécessaire, à l’aide de dispositifs spéciaux (CPAP, Optiflow ) pour les patients nécessitant de forts débit d’oxygène, ≥ 60 litres/minute.
8- La forme gazeuse est également disponible sous forme d’obus de 0,4 m3 contenant 400 litres, de 1m3 contenant 1000 litres et de 3m3 contenant 3 000 litres. Ils sont branchés sur un détendeur permettant de réguler le débit d’oxygène.
Par ailleurs, les progrès technologiques ont permis de mettre au point de nouveaux dispositifs fonctionnant à l’aide de l’énergie électrique et permettant de produire de l’oxygène dans sa forme gazeuse à partir de l’air, sans passer par la phase liquide. Il s’agit des petits concentrateurs assurant un débit maximum de 15 litres/minute, et dont l’utilisation a fortement augmenté durant cette pandémie COVID 19, et les grands générateurs d’oxygène, de véritables centrales à oxygène que l’état compte acquérir, en quantité suffisante, dans les plus brefs délais. Ces derniers sont classées en fonction du volume d’oxygéne produit par heure : 9 m3/heure, 40 m3/heure, 56 m3/heure, 203 m3/heure. Leur consommation en électricité, particulièrement élevée, est inversement proportionnelle à leur capacité de production.
Dans une unité COVID, les patients sont alimentés en oxygène à l’aide de masques ou de lunettes reliées aux débitmètres, eux-mêmes alimentés à partir des sources murales. Une fois le patient installé, la valeur du débit en oxygène va être fixée en fonction d’un paramètre essentiel représenté par la saturation sanguine en oxygène dite SpO2, et dont la valeur est donnée par un petit appareil, en forme de pince, appelé oxymètre, et que l’on fixe au niveau de l’index. Les valeurs normales de la SpO2 se situent entre 95 et 100%. Pour traiter les patients atteints d’une insuffisance respiratoire aigue, en rapport avec une infection COVID 19, on délivre le débit minimum en oxygène, permettant d’obtenir une SpO2 optimale se situant autours de 95%.
Avant la pandémie COVID, le débit moyen en oxygène utilisé chez les patients était de 5 à 10 litres/min. Le recours à des débits aussi élevés, à l’échelle de tout un pays, était une situation peu fréquente, relevant presque exclusivement des services de réanimation. Ainsi, et si on estime que dans un hôpital prenant en charge 248 patients, on recourait à l’oxygène chez 30 patients d’entre eux, durant les 24 heures de la journée, les besoins moyens en oxygène de tout un hôpital étaient estimés entre 257 et 514 litres/jour. Par conséquent, une cuve de 5000 litres pouvait couvrir les besoins de cet hôpital pendant prés de 20 jours.
Avant d’aborder les besoins en oxygène durant la période de la pandémie, il est important de préciser les faits suivants :
– Les patients hospitalisés pour insuffisance respiratoire liée à une infection COVID 19 nécessitent une oxygénothérapie prés de 24/24 heures, pendant au moins la première semaine de leur hospitalisation. Par la suite, ils feront l’objet d’un sevrage progressif jusqu’à l’arrêt de ce traitement, une fois qu’une SpO2 avoisinant les 95% à l’air ambiant ait été obtenue.
– Prés de 20% d’entre eux ont nécessité des débits particulièrement élevés, très rarement utilisés avant l’avènement de la pandémie chez un nombre aussi important de patients, atteignant les 30 à 40 litres / minute et dépassant parfois les 60 litres /minute pour obtenir des SpO2 satisfaisantes.
– La réponse initiale à l’oxygène constitue un bon facteur pronostic permettant de prédire les chances de survie du patient.
– Une oxygénothérapie optimisée permet de raccourcir la durée d’hospitalisation, et entretient un bon turnover des patients permettant d’augmenter la disponibilité des lits. A l’inverse, des perturbations de l’approvisionnement en oxygène allongent la durée d’hospitalisation des malades et rendent difficile la libération des lits pour permettre à de nouveaux malades d’y accéder.
Dans une expérience rapportant les besoins en oxygène d’une unité COVID de 28 lits, le taux d’occupation des lits variait entre 16 et 30% au cours des 5 mois ayant précédé la 3ème vague. En additionnant les débits de l’ensemble des malades, le débit global journalier moyen était, durant cette période, de 26 à 30 litres/minute. Au début de la 3ème vague qui correspondait à la mi-mai 2021, celui-ci est passé à prés de 142 litres/minute (tableau 1), ce qui correspond à une consommation journalière de prés de 250 litres de la forme liquide/ jour, soit la consommation journalière de l’ensemble de l’hôpital en dehors de la pandémie.
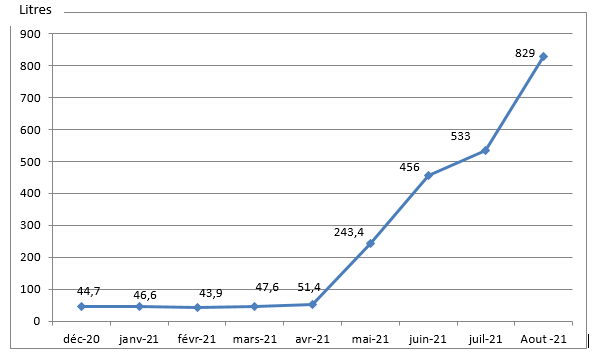
Dans cette même expérience, et avec un taux d’occupation des lits de 100%, la consommation journalière de l’unité est passée, en plein 3ème vague, de 250 litres / jour à une moyenne de 500 litres/, avec un pic de plus de 940 litres/jour (figure 1). Ainsi, les besoins ont été en moyenne, et comparativement à la période ayant précédé la 3ème vague, multipliés par prés de 17, et par prés de 30 au pic de la consommation. Certes, l’échantillon étudié ne peut être, sur le plan statistique, représentatif de l’ensemble des hôpitaux d’Algérie ; toutefois, il pourrait constituer un modèle reflétant les problèmes posés en raison de situations similaires vécus sur de nombreuses parties du territoire algérien (100% de taux d’occupation des lits et une diminution significative des réserves en oxygène)
Tableau 1 : besoins en oxygène médical, dans une unité COVID19 de 28 lits, durant le 1er semestre de l’année 2021.
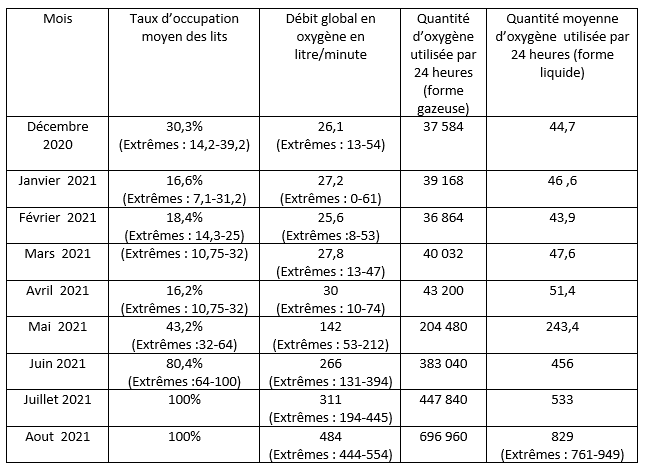
– Débit global en oxygène : obtenu par l’addition des débits utilisés chez l’ensemble des 28 malades
– Quantité d’oxygène gazeux utilisée par 24 heures : débit global x60 minutes x 24
-Quantité d’oxygène liquide utilisée par 24 heures : Quantité d’oxygène gazeux /840
Figure 1 : évolution des besoins moyens en oxygène médical liquide, dans une unité de 28 lits, durant le 1er semestre de l’année 2021.
Toutes ces données expliquent aisément l’augmentation exponentielle des besoins en oxygène médical et les difficultés de les satisfaire en un temps record en raison d’un certain nombre de données :
1 -L’oxygène liquide reste un produit industriel dans l’optimisation de la production obéit, et à l’instar de tous les autres produits, tous domaines confondus, à la loi de l’offre et de la demande
2- S’il est possible pour une société activant dans la production de l’oxygène médical de doubler, voire tripler sa production, être capable d’aller au-delà de ces performances en un temps record reste un challenge à la limite de l’impossible puisqu’il est question dans ce cas de figure de renforcer le tissu industriel par la mise en place de nouvelles installations, dont l’importation des composantes à partir de l’étranger et leur mise en place nécessitent au moins quelques mois. Par ailleurs, ni la 1ère vague, ni la 2ème vague n’ont été à l’origine d’une augmentation des besoins en oxygène d’une telle ampleur, pour inciter à la mise en place d’un tissu industriel qui aurait eu comme objectif de multiplier par 20 à 30 la production d’oxygène liquide.
Afin de mieux gérer l’ensemble des problèmes lié à l’augmentation des besoins en oxygène, il est important de comprendre ce qui se passe au niveau des services hospitaliers :
– L’état des malade est très dynamique, imprévisible aussi bien dans le sens de l’amélioration que celui de l’aggravation, ce qui se traduit nécessairement par des variations significatives des besoins en oxygène et du turn-over des malades d’une semaine à l’autre. Raison pour laquelle il est important de créer des plates formes utilisant des outils de mesure permettant de quantifier ces besoins et de mettre au point une stratégie d’utilisation de ce gaz. Trois outils sont à mon avis intéressants à utiliser :
1-L’outil le plus simple consiste à additionner de façon quotidienne les besoins des malades en oxygène, qui varient très peu durant des périodes de 24 à 48 heures et de les inscrire sur une plate forme régionale, voire nationale afin de pouvoir mieux organiser l’approvisionnement en oxygène médical. Par exemple : si dans un hôpital à 100 lits COVID 19 : 20 malades sont à 30 litres/ min, 20 sont à 15 litre/min et 50 à 10 litres/min, les besoins quotidiens en oxygène seront estimés à 1 587 000 dans sa forme gazeuse et prés de 1890 litres dans sa forme liquide. Ainsi une cuve de 5000 litres pourrait tenir prés de 2 jours et demi. Elle tiendra beaucoup moins si on hospitalise la semaine d’après une dizaine de patients nécessitant un débit de 60 litres/ minute.
2- Le 2ème outil qui permet de faciliter l’utilisation de l’oxygène médical, en particulier dans les moments de difficultés d’approvisionnement, est un code couleur dont la plate forme sera dotée. Il permettra de classer les patients en fonction de leur besoins en oxygène afin d’aider le médecin à rapidement localiser les patients les plus sévèrement atteints. Par exemple : vert pour les patients avec SpO2 à 95% avec un débit< 10 litres/minute, orange en cas de SpO2 entre 92% et 95% avec un débit élevé et rouge pour les patients avec SpO2 < à 95% malgré un débit élevé.
3- Un inventaire technique quotidien, au niveau des différents services d’un hôpital, des outils utilisés dans l’approvisionnement en oxygène : débitmètres, sources murales, concentrateurs en oxygène, obus d’oxygène avec le mano-détendeur qui permet de les faire fonctionner et le niveau de pression au niveau du régulateur. Cet inventaire permettra de vérifier la fonctionnalité de ces différents outils, et de les localiser au niveau de l’unité d’hospitalisation afin de faciliter leur utilisation en cas de diminution importante des réserves en oxygène liquide.
En rapportant toutes ces informations sur une plate forme informatisée, il deviendra plus facile de gérer la distribution de l’oxygène grâce aux informations suivantes :
-Identification des zones vertes, orange et rouge, ce qui guidera en cas de baisse de la pression au en oxygène niveau des régulateurs le positionnement rapide, au niveau des zones vertes, des concentrateurs, dont le débit ne dépasse pas les 15 litres/minute, et celui des obus, qui peuvent assurer des débits plus élevés, au niveau des zones oranges et rouges. Il permettra également d’économiser l’oxygène liquide contenu dans la cuve principale et de maintenir un certain niveau de pression au niveau des régulateurs afin d’optimiser la prise en charge des patients localisées au niveau de la zone rouge.
Par ailleurs, il parait également nécessaire de procéder à des opérations de maintenance au niveau du réseau de la tuyauterie, du système d’irrigation du serpentin et de l’évaporateur. En effet, la probabilité de survenue, en raison de la surconsommation d’oxygène, d’un problème d’étanchéité, en particulier au niveau des raccords, est particulièrement élevée. Celle-ci est forcément à l’origine de fuite à l’origine d’une déperdition de quantités importantes d’oxygène. Voici quelques exemples pour en illustrer l’intérêt :
– Dans une expérience vécue au niveau de l’hôpital ou je travaille, la réparation des fuites à permis d’économiser prés de 1500 Litres / jour. Cette quantité a joué le rôle d’un volume résiduel qui circule au niveau de tuyauterie, et s’est avérée particulièrement utile en cas de baisse importante des réserves puis qu’elle a permis de tenir quelques heures supplémentaires.
– Une mauvaise irrigation du serpentin empêche le processus de décongélation de l’oxygène liquide, ce qui peut bloquer la circulation de l’oxygène au niveau du réseau. Dans la même expérience qui a été rapporté dans le paragraphe précèdent, la réparation du système d’irrigation a permis en même temps d’augmenter le niveau de pression et d’améliorer le débit en oxygène au niveau des unités hospitalières utilisatrices.
– Avec des équipes entrainés et organisées, et même si cela semble en apparence difficile à réaliser en plein 3ème vague, il est tout a fait possible de procéder à une opération de maintenance au cours de cette période. Il faudra au préalable repérer les points de fuite, et profiter des moments de baisse importante des réserves en oxygène pour procéder aux réparations.
Par ailleurs, la surconsommation, à l’origine d’un problème de disponibilité, a fait que les hôpitaux ont été approvisionnés par de petites quantités afin de répartir de façon équitable les volumes en oxygène et de satisfaire le maximum de demandes. Cette manière de faire, et à laquelle il est difficile de trouver des alternatives en raison de la conjoncture qui prévaut, à fini par réduire de façon significative la durée d’autonomie en oxygène des hôpitaux, épuiser le personnel, user les camions citernes et a mis les services hospitaliers utilisateurs dans une situation de tension.
A mon sens, une stratégie de régulation, basée sur les mesures suivantes, pourrait contribuer dans la réduction de cette situation de tension:
– Evaluer à travers une plate forme numérique, dont les données seront alimentées à partir des débits prescrits par les médecins, les besoins quotidiens en oxygène.
– Evaluer les capacités quotidiennes de production d’oxygène médicale liquide par les différentes unités.
– Créer un décalage dans l’alimentation en oxygène liquide entre les différents hôpitaux appartenant à une même wilaya, en s’appuyant sur une approche reposant sur :
* Le plein du maximum de cuves d’oxygène pouvant être couvert par la production journalière.
* Sensibiliser à un recours aux extracteurs chez tous les patients dont les besoins sont inférieurs à 10 litres /minute afin de réduire la tension sur l’oxygène liquide.
*Alimenter en oxygène, durant de courtes périodes, les hôpitaux qu’on aura préalablement choisis pour procéder à des opérations de maintenance, par la combinaison entre les obus et les extracteurs en regroupant tous le potentiel des obus à leurs niveaux. Cette opération sera effectuée dans le cadre d’une collaboration étroite avec le personnel médical et paramédical.
Ainsi on pourra arriver, grâce au décalage temporel obtenu, à une meilleure disponibilité de l’oxygène du fait d’une optimisation du remplissage des cuves et d’une économie des pertes d’oxygène. Toutes ces mesures permettront d’atteindre à terme des durées d’autonomie plus longues et une meilleure rentabilité des camions citernes de distribution dont on réduira forcément les risques de pannes grâce à une diminution du nombre quotidien de livraisons.
L’installation au niveau des hôpitaux de générateurs d’oxygène, avec des capacités de production suffisantes, va certainement réduire les besoins en oxygène liquide. Toutefois, la forte consommation en énergie électrique qu’ils vont générer devra forcément nous amener à rechercher les points d’équilibre, en particulier ceux économiques, dans l’utilisation de différentes formes d’oxygène.
La problématique posée par ce gaz à usage médical durant cette pandémie illustre parfaitement les différentes composantes d’un soin, et dont la rentabilité nécessite une coordination étroite entre le corps médical, le corps paramédical, l’administration, les équipes de maintenance et l’industrie pharmaceutique. Il ne s’agit pas seulement de rendre l’oxygène disponible mais d’optimiser l’organisation qui permettra aux patients d’en bénéficier dans les meilleures conditions possibles. La préparation et l’implication des équipes de recherches, en particulier universitaires, créatives d’idées et de solutions, apparait plus que jamais nécessaire dans ce genre de situations afin de pleinement contribuer dans les stratégies de sortie de ce genre de crises.
(*) Professeur Boudjella Mohamed El Amine
Chef du service de médecine interne de l’ EPH Bologhine Ibn Ziri – Alger










